- Startseite >>
- Lebensmittel >>
- Chemie >>
- Inhaltsstoffe >>
- Naehrstoffe
Ausführliche Informationen zu Vitamin D
- Entstehung und Regulation des hormonell aktiven Steroidhormons
- Calcitriol-Funktionen im Körper
- Calcitriol-Wirkung bei unterschiedlichen Krankheiten
- Vitamin-D-Tagesbedarf und Versorgung der Bevölkerung
- Vitamin D in naturbelassenen, angereicherten und diätetischen Lebensmitteln
- Vitamin D in Arzneimitteln und Nahrungsergänzungsmitteln
- Kann Vitamin D die Gesundheit schädigen?
- Quellen und weiterführende Literatur
- Mehr zu diesem Thema
Die Vitamin-D-Familie besteht aus einer Reihe von Calciferolen, die das Ringsystem des Cholesterins enthalten. In Pflanzen kommen Ergocalciferiol (Vitamin D2) und Ergosterol (Vorstufe des Vitamin D2) vor. Dagegen ist Cholecalciferol (Vitamin D3) Bestandteil tierischer Lebensmittel. Der Mensch nimmt das essenzielle, fettlösliche Vitamin D in Form von Vitamin D3 oder Vitamin D2 in geringem Umfang über die Nahrung auf. Etwa 80 bis 90 % des Tagesbedarfs an Vitamin D3 kann er selbst in der Haut bilden.
In folgenden Abbildungungen 1a und 1b sind die Strukturformeln von Vitamin D3 und Vitamin D2 dargestellt:
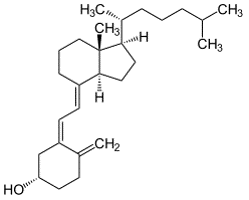
Abbildung 1 a) Vitamin D3
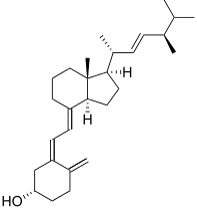
Abbildung 1b) Vitamin D2
Entstehung und Regulation des hormonell aktiven Steroidhormons
In der Haut entsteht aus Cholesterin 7-Dehydrocholesterol (Provitamin D3), das durch UV-Licht (UV-B-Strahlung) zu Vitamin D3 gespalten wird. Selbst gebildetes oder mit der Nahrung aufgenommenes Vitamin D3 wird in einem ersten Schritt in der Leber zu 25-Hydroxy-Vitamin D3 und in einem zweiten Schritt in den Nieren zum hormonell aktivem Steroidhormon 1,25-Dihydroxy-Vitamin D3 (Calcitriol) verstoffwechselt (s. Abbildung 2). Auch aus Vitamin D2 kann das Steroidhormon entstehen. Vitamin D3 wird als Prohormon bezeichnet, da es selbst biologisch inaktiv ist und erst im Stoffwechsel zum bioaktiven Steroidhormon umgesetzt wird.
Wie viel Vitamin D3 gebildet wird, hängt von der Größe der unbedeckten Hautfläche, dem Hauttyp und der Hautfarbe, der Aufenthaltsdauer im Freien, der Tageszeit und der Sonneneinstrahlung beim jeweiligen Breitengrad ab.
In Mitteleuropa reicht es aus, wenn Kopf- und Unterarme im Sommer tagsüber etwa 10 bis 15 Minuten der Sonne ausgesetzt werden, um eine ausreichende Bildung von Vitamin D3 zu erzielen. In den Wintermonaten ist die Synthese eingeschränkt, weil nicht ausreichend UV-B-Strahlung auf die Haut trifft. Allerdings kann der Körper im Winter trotz niedriger Syntheseleistung mit Vitamin D3 versorgt werden, weil er das im Sommer im Überschuss produzierte und in Fett- und Muskelgewebe gespeicherte Vitamin D3 ins Blut wieder freisetzen kann.
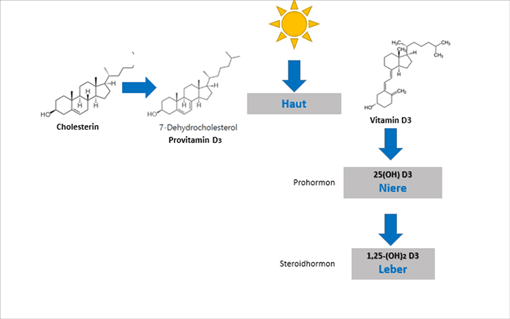
Abbildung 2: Bildung des bioaktiven Steroidhormons
Der Phosphat- und der Calciumspiegel im Blut regulieren mit Hilfe des Nebenschilddrüsenhormons Parathormon die Bildung des Steroidhormons. Sinkende Calcium- und Phosphatblutspiegel führen zur Bildung des 1,25-Dihydroxy-Vitamin D3. Seinen Abbau steuert das Steroidhormon selbst. Entstehende Abbauprodukte werden über die Galle und geringe Mengen über den Harn ausgeschieden. Der größte Teil des mit dem Blut in den Nieren ankommenden Steroidhormons wird nicht mit dem Urin ausgeschieden, sondern wieder in den Körper zurückgeführt.
Alkohol, Medikamente wie Glucocorticoide, angeborene Stoffwechselstörungen wie Vitamin-D-resistente Rachitis oder Unterfunktionen der Nieren und der Leber haben Einfluss auf die Syntheseleistung oder die Ausscheidung des Steroidhormons.
Calcitriol-Funktionen im Körper
Damit das Steroidhormon seine Wirkungen ausüben kann, muss es an den in vielen Körpergeweben vorkommenden Vitamin-D-Rezeptor binden. Calcitriol übt zahlreiche Funktionen im Körper aus. Die zwei wichtigsten sind die Regulation des Phosphat- und des Calciumstoffwechsels. Da das Steroidhormon auf vielfältige Weise in den Calciumstoffwechsel eingreift, gibt es verschiedene Zielorgane wie Darm, Knochen, Nieren und Nebenschilddrüse. So öffnet das Vitamin die Calciumkanäle im Darm und führt damit zu einer Calciumaufnahme in den Körper. Es reduziert die Synthese und Freisetzung des Parathormons aus der Nebenschilddrüse. In den Nieren ermöglicht es wahrscheinlich die Rückführung von Calcium aus dem Urin in den Körper. Es hat außerdem Bedeutung für Muskelentwicklung und -stärke, Zellbildung und Zelldifferenzierung. Im Immunsystem ist Calcitriol ein wichtiger Regulator. Beispielsweise beeinflusst das Vitamin die Ausbildung immunkompetenter Zellen wie Fresszellen.
Calcitriol-Wirkung bei unterschiedlichen Krankheiten
Einige Erkrankungen werden auf einen Vitamin-D-Mangel zurückgeführt. So kann im Kindesalter ein Vitamin-D-Mangel zur Rachitis (Skelettverformungen), u. U. begleitet von verzögertem Zahndurchbruch, Karies oder Zahnschmelzdefekten, im Erwachsenalter zu Osteomalazie (Knochenerweichung) oder Osteoporose (schleichender Knochenschwund) sowie Hypoparathyreoidismus führen. Hypoparathyreoidismus bezeichnet eine Erkrankung der Nebenschilddrüse mit einer chronisch verminderten Ausschüttung des Parathormons.
Bei mehreren Krankheiten wurde ein Einfluss des Vitamin-D-Status festgestellt oder zumindest vermutet. Beispielsweise gibt es Hinweise auf einen Zusammenhang zwischen Vitamin-D-Mangel und Sterblichkeit an Herzschwäche. Bekannt sind Zusammenhänge zwischen Vitamin-D-Mangel und Diabetes mellitus (Blutzuckerkrankheit) Typ 1 und Typ 2 sowie Schwangerschaftsdiabetes. Bei anderen Erkrankungen wie Bluthochdruck, Schlaganfall, Depression, Multiple Sklerose, Aufmerksamkeitsdefizit- und Hyperaktivitätssyndrom, Asthma bronchiale, Infektionen der oberen Atemwege im Kindesalter werden Zusammenhänge zwischen Vitamin-D-Mangel und Erkrankungsrisiko diskutiert, sind aber nicht ausreichend gesichert. Vermutet wird auch, dass der Vitamin-D-Status in die Krebsentstehung eingreifen kann. Hinweise gibt es bei Brust-, Dickdarm-, Vorsteherdrüsen- oder Eierstockkrebs. Allerdings sind die Studienergebnisse widersprüchlich und der Mechanismus der Hormonwirkung unklar.
Vitamin-D-Tagesbedarf und Versorgung der Bevölkerung
Um eine optimale Versorgung des Körpers mit Vitamin D zu gewährleisten, brauchen Säuglinge im Alter von 0 bis 12 Monaten 10 µg/Tag, Kinder, Jugendliche und Erwachsene aller Altersstufen, Schwangere und Stillende 20 µg/Tag. Da bei älteren Menschen ab 65 Jahren als Folge der Osteoporose häufig Stürze (im Alter von 80 Jahren sogar bei 50 % der Senioren) und damit in Zusammenhang stehende Brüche z. B. Hüftfrakturen auftreten, soll bei alten Senioren darauf geachtet werden, dass eine tägliche Aufnahme von 20 µg Vitamin D und 1.000 mg Calcium über die Ernährung erreicht wird.
In Deutschland nehmen Erwachsene über die Nahrung im Durchschnitt etwa 2 bis 4 µg Vitamin D täglich auf. Bei Kindern und Jugendlichen liegt der Wert bei 1 bis 2 µg/Tag. Dazu kommt die Menge, die abhängig von den Lebensumständen und Gewohnheiten beim Einzelnen in der Haut gebildet wird.
Ob die Vitamin-D-Versorgung ausreicht, wird an Hand der Serumkonzentration von 25-Hydroxy-Vitamin D3 vom Arzt festgestellt. Für eine adäquate Versorgung spricht ein Wert von mindestens 50 nmol/l. Unterhalb von 30 nmol/l liegt ein Vitamin-D-Mangel vor. Liegt der Spiegel zwischen 30 und 50 nmol/l, gilt die Person zwar als unterversorgt, hat aber noch keinen medizinisch relevanten Mangel.
Bei deutschen Erwachsenen sind etwa 40 % unterversorgt und etwa 15 bis 17 % haben einen Vitamin-D-Mangel. Auch 36 % der Kinder und Jugendlichen im Alter von 4 bis 17 Jahren hatten in einer Studie Serumspiegel unterhalb von 50 nmol/l. Beim Abnehmen wird Vitamin D aus dem Fettgewebe freigesetzt und der Serumspiegel kann ansteigen. Beispielsweise erhöht sich bei einem Gewichtsverlust von mindestens 15 % der Serumspiegel um 14 nmol/l.
Müdigkeit, Erhöhung der Infektanfälligkeit, Muskelschwäche oder depressive Verstimmung können auf einen Vitamin-D-Mangel hinweisen. Für die Mangelerscheinung gibt es zahlreiche Risikogruppen. Dazu gehören beispielsweise adipöse Menschen (Personen mit Fettleibigkeit), die oft erniedrigte 25-Hydroxy-Vitam-D3-Spiegel und erhöhte Konzentrationen an Parathormon im Blut haben. Personen, die wenig oder nur mit vollständig bedecktem Körper ins Freie gehen, dunkelhäutige Menschen und Säuglinge, die wegen fehlender UV-Schutzmechanismen in der Haut keiner direkten Sonnenbestrahlung ausgesetzt werden sollen, können bekanntermaßen ebenfalls an einem Mangel leiden. Auch Senioren in hohem Alter haben ein erhöhtes Risiko für einen Vitamin-D-Mangel, da die Syntheseleistung der Haut im Alter nachlässt und z. T. auch die Aufenthaltszeiten im Freien eingeschränkt sind.
Vitamin D in naturbelassenen, angereicherten und diätetischen Lebensmitteln
Nur etwa 20 % des Tagesbedarfs deckt der Mensch über die Ernährung. Pflanzliche Lebensmittel spielen dabei meist keine große Rolle, da sie nur wenig Vitamin D in Form von Vitamin D2 enthalten. Ausnahmen stellen Avocado und Pilze dar, im Besonderem wenn sie bei Sonnenlicht getrocknet wurden. Dagegen sind Fische eine bedeutsame Vitamin-D3- Quelle. Speziell Fettfische wie Wildlachs, Aal, Hering und Makrele enthalten von Natur aus größere Mengen Vitamin D in Form von Vitamin D3 (ca. 200-250 µg/kg). Aber auch andere Fische wie gezüchteter Lachs, Sardinen und Thunfisch sind Vitamin-D-Lieferanten. Fleisch- und Fleischerzeugnisse, Milch- und Milchprodukte, Käse und Eier enthalten nur geringere Mengen an Vitamin D3.
Weltweit (z.B in den USA) können Vitamin-D-angereicherte Lebensmittel in der Versorgung der Bevölkerung Bedeutung haben. Für Deutschland trifft das nicht zu. Hier dürfen nur Margarine- und Mischfetterzeugnisse mit Vitamin D3 und Vitamin D2 angereichert werden und Gehalte bis 25 µg/kg Vitamin D (berechnet als Vitamin D3) aufweisen. In einzelnen Halbfettmargarineprodukten können mit Genehmigung des Bundesamtes für Verbraucherschutz und Lebensmittelsicherheit (BVL) sogar bis zu 75 µg/kg enthalten sein. Ausnahmegenehmigungen des BVL gibt es auch bei einigen, im Ausland produzierten Frühstückszerealien mit kakaohaltigen Knusperstücken, denen elementares Eisen und Vitamin D zu gesetzt sind. Sie können maximal 3 µg pro 100 g Frühstückszerealien enthalten. Die Produkte müssen gekennzeichnet werden, so dass der Verbraucher den Vitamin-D-Gehalt der Zutatenliste entnehmen kann.
EU-weit sind UV-behandelte Pilze (Agaricus bisporus) mit 10 µg Vitamin D2/100 g Frischgewicht, UV-behandelte Bäckerhefe (Saccharomyces cerevisiae) mit 5 µg/ 100 g bzw pro Tag bei Nahrungsergänzungsmitteln, UV-behandeltes Brot mit 3 µg/100 g und UV-behandelte Milch mit 5-32 µg/kg pasteurisierte Vollmilch bzw. 1-15 µg/kg pasteurisierte teilentrahmte Milch als neuartige Lebensmittel bzw. Lebensmittelzutaten unter entsprechenden Kenntlichmachung zugelassen (Stand: Durchführungsverordnung (EU) 2018/1023 vom 23.07.2018).
Bei Produkten für kalorienarme Ernährung zur Gewichtsreduktion, den so genannten "Tagesrationen für gewichtskontrollierende Ernährung“ sind in der Tagesration 10 µg Vitamin D vorgeschrieben. Auch für Säuglingsnahrung und Beikost gibt es Regelungen zu minimalen und maximalen Vitamin-D-Gehalten.
Vitamin D in Arzneimitteln und Nahrungsergänzungsmitteln
Arzneimittel zur Vorbeugung und Behebung eines Vitamin-D-Mangels
Bei Arzneimitteln werden die Gehalte in Produkten nicht nur in der physikalischen Maßeinheit der Menge (µg), sondern auch in der pharmakologischen Maßeinheit (Internationale Einheit I.E.) angegeben. Dabei entspricht 1 µg Vitamin D 40 I.E.
Die Tagesdosis zugelassener Arzneimittel reicht von 10 µg, bis in seltenen Fällen bis 5.000 µg. Ab 25 µg Vitamin D pro Tag sind Arzneimittel verschreibungspflichtig.
Ein Beispiel für ein Arzneimittel mit einem geringen Gehalt an Vitamin D ist Lebertran, bei dem es sich um ein aus der frischen Leber von Kabeljau, Dorsch oder Schellfisch gewonnenes Fischöl handelt. Kleinkinder sollen ein bis zwei Teelöffel Öl täglich einnehmen. Das entspricht einer Tagesdosis von mindestens 8,5 bis 17 µg Vitamin D. Höher dosierte Vitamin-D-Präparate können einem Mangel beheben, damit zusammenhängenden Erkrankungen vorbeugen oder bei der Heilung unterstützen.
Bei Kleinkindern wird in der Therapie der Rachitis, bei der ein starker Vitamin-D-Mangel vorliegt, 125 µg Vitamin D pro kg Körpergewicht und eine tägliche Calciumgabe von 40-80 mg pro kg Körpergewicht über einen Zeitraum von 12 Woche empfohlen. Bei Erwachsenen können Arzneimittel mit 250 µg bis 5000 µg zur einmaligen oder wiederholten, täglichen bzw. wöchentlichen Einnahme über einen Zeitraum von wenigen Monaten ärztlich verordnet werden. Um eine Überdosierung zu vermeiden, wird der Blutspiegel regelmäßig kontrolliert.
Lediglich bei Säuglingen im ersten Lebensjahr wird eine tägliche Einnahme eines Vitamin-D-haltigen Arzneimittels empfohlen, das in der Regel auch vom Kinderarzt verordnet wird. Bei älteren Kindern und Jugendlichen, Erwachsenen, Personen aus Risikogruppen oder Patienten mit Diabetes wird die Gabe von Vitamin-D-haltigen Arzneimitteln davon abhängig gemacht, ob beim Einzelnen ein ärztlich erhobener Vitamin-D-Mangel vorliegt.
Von Fachgesellschaften gibt es einschlägige Empfehlungen für Säuglinge, Diabetes-Patienten und bettlägerige Senioren. Um eine altersgerechte Knochenbildung zu fördern und einer kindlichen Rachitis vorzubeugen, empfehlen die Ernährungskommission für Kinder und Jugendmedizin, die European Academy of Pediatrics, die Deutsche Gesellschaft für Gynäkologie und Geburtshilfe und weitere im Rahmen der Geburtshilfe tätige Fachgesellschaften, dass alle gesunden reifen Neugeborenen eine Prophylaxe in Form einer Tablette pro Tag 10 µg bis 12,5 µg Vitamin D ab der zweiten Lebenswoche für die Dauer von mindestens 12 bis zu 18 Lebensmonaten abhängig vom Geburtstermin des Kindes erhalten sollen. Bei Frühgeborenen mit einem Geburtsgewicht unter 1.500 Gramm sollen die Vitamin-D-Dosen in den ersten Lebensmonaten erhöht werden.
Zur Vorbeugung einer Osteoporose sollen Patienten mit Diabetes und einem Vitamin-D- Mangel, täglich 25 µg Vitamin D einnehmen. Bettlägerige Senioren mit fehlender Sonnenlichtexposition sollen 20 μg Vitamin D pro Tag verabreicht bekommen.
Nahrungsergänzungsmittel zum Ausgleich einer Vitamin-D-Unterversorgung
Nach Aussagen einer amerikanischen Fachgesellschaft kann bei unterversorgten Sportlern, die vorwiegend in Sporthallen trainieren (Rhythmische Sportgymnastik, Ballett, Tanzen) eine tägliche zusätzliche Vitamin-D-Aufnahme in Höhe von 5 µg erwogen werden. Auch Betroffene mit Serumspiegeln zwischen 30 und 50 nmol/l werden unter Umständen zu Nahrungsergänzungsmitteln greifen, um ihre Unterversorgung auszugleichen.
Laut einer deutschen Ernährungsstudie nehmen etwa 4 bis 6 % der Studienteilnehmer täglich Vitamin-D-haltige Nahrungsergänzungsmittel ein und führen so durchschnittlich 5 µg dem Körper zu.
Auf dem deutschen Markt gibt es zahlreiche Vitamin-D-haltige Nahrungsergänzungsmittel. Auch Lebertran ist nicht nur als Arzneimittel erhältlich, derartige Produkte werden auch als Nahrungsergänzungsmittel (Lebensmittel) in Form von flüssigem Öl oder in Kapselform verkauft. Die Angaben der Hersteller zur Tagesdosis variieren von 1,5 bis 10 µg Vitamin D an. Vom BVL werden als übliche Tagesdosen (5 bis 20 µg) berichtet. Da Nahrungsergänzungsmittel Lebensmitteln sind und nur die Ernährung ergänzen sollen, zielen die Tagesdosen auf ernährungsspezifische oder physiologische Wirkungen ab. Beim Vitamin D ist das bei einer Tagesration von bis zu 20 µg der Fall. Hier hat Vitamin D zwar die ernährungsbedingten Wirkungen, aber es wirkt nicht pharmakologisch. Es kann z. B. keinen Vitamin-D-Mangel beheben. Deshalb darf auch die Werbung für diese Produkte nicht auf die Beseitigung eines Vitamin-D-Mangels oder der Vorbeugung bzw. Behandlung einer Erkrankung wie Rachitis abzielen. Ernährungsspezifische Werbeaussagen wie „Vitamin D trägt zu einer normalen Aufnahme von Phosphor und Calcium, einem normalen Calciumspiegel, einer Erhaltung normaler Knochen oder Zähne, einer normalen Muskelfunktion oder einer normalen Funktion des Immunsystems bei“, sind gestattet. Auch ist es möglich damit zu werben, dass Vitamin D eine Funktion bei der Zellteilung hat.
Kann Vitamin D die Gesundheit schädigen?
Neben dem Vitamin-D-Mangel kommt es in seltenen Fällen zu einer Vitaminüberdosierung (Hypervitaminose), die auch als Vitamin-D-Vergiftung bezeichnet wird. In Folge der Überdosierung werden Störungen des Calcium- und Phosphatstoffwechsels (eine sogenannte Hypercalcämie) bei Serumspiegeln von mehr als 220 nmol/l (Europäische Behörde für Lebensmittelsicherheit) bzw. 400 nmol/l (BVL) festgestellt.
Zeichen einer Hypercalcämie können Übelkeit, Erbrechen, Durchfall, Kopfschmerzen, Schwindel, Gelenk- und Muskelschmerzen sein, in schweren Fällen treten auch eine Bauchspeicheldrüsenentzündung, Bewusstseinsstörungen, Herzrhythmusstörungen, Nierenschäden und Entzündungen der Hirn- oder Rückenmarkshäute auf. Häufig werden zusätzlich Verkalkungen in Nieren, Lungen, Nebennieren und Muskeln festgestellt.
In der Literatur findet man einige Fallberichte über Hypervitaminosen. Dabei hatten Patienten hoch dosierte Vitamin-D-Arzneimittel entweder eigenmächtig oder nicht nach ärztlicher Verordnung, z. B. täglich an Stelle von wöchentlich, eingenommen. Auch in Deutschland berichtete die Arzneimittelkommission im Jahr 2017 über zwei Hypercalcämie-Fälle mit Nierenversagen bei älteren Personen nach täglicher Aufnahme von Präparaten mit 250 bis 1.250 µg Vitamin D, die nicht ärztlich verordnet waren. Im Ausland wie der USA wurden außerdem Vergiftungsfälle nach dem Essen von zu stark angereicherten Lebensmitteln bekannt. So gab es beispielsweise nach Trinken einer Milch, der hohe Mengen an Vitamin D zugesetzt wurde, 56 Vergiftungsfälle mit Hypercalcämie. Davon mussten 41 Patienten im Krankenhaus behandelt werden. Zwei Fälle verliefen sogar tödlich.
Bei Erwachsenen kam es bei täglicher Vitamin-D-Aufnahme in Höhe von 234 µg bis 275 µg sowie bei Schwangeren und Stillenden bei Einnahme von 100 µg über einen Zeitraum von Wochen bis Monaten zu keiner Hypercalciämie. Deshalb empfiehlt die Europäische Behörde für Lebensmittelsicherheit, dass Kinder im Alter von 1 bis 10 Jahren nur bis maximal 50 µg, Vitamin D pro Tag, Erwachsene und Jugendliche im Alter von 11 bis 17 Jahren bis maximal 100 µg Vitamin D pro Tag bzw. Kinder im Alter von 1 bis 10 Jahren bis maximal 50 µg pro Tag aufnehmen sollen. Im Jahr 2018 wurden auch für Säuglinge im ersten Lebensjahr maximale Tagesdosen festgelegt. So sollen Säuglinge ab Geburt bis zum Alter von 6 Monaten maximal 25 µg pro Tag, im Alter ab 6 Monaten bis zu einem Jahr 35 µg pro Tag erhalten.
Quellen und weiterführende Literatur
American College of Sports Medicine&American Dietetic Association, Dietitians of Canada Joint Position Statement (2000). Nutrition and athletic performance. Med Sci Sports Exerc 32: 2130-2145
Arzneimittelkommission der Deutschen Ärzteschaft (2017) Drug Safety Mail 2017-42 Hyperkazämie durch Überdosierung mit Vitamin D.
Bundesamt für Strahlenschutz Konsentierte Empfehlung zu UV-Strahlung und Vitamin D
Europäische Behörde für Lebensmittelsicherheit (EFSA) (2012) Scientific Opinion on
the Tolerable Upper Intake Level of vitamin D. EFSA Journal 10(7): 2813
Europäische Behörde für Lebensmittelsicherheit (EFSA) (2016) Dietary reference values for vitamin D. EFSA Journal 14(10):4547
Europäische Lebensmittelkommission (EFSA) (2018) Update of the tolerable upper intake level for vitamin D for infants. EFSA Journal doi: 10.2903/j.efsa.2018.5365
Gil Á, Plaza-Diaz J, Mesa MD.(2018) Vitamin D: Classic and Novel Actions. Ann Nutr Metab.72(2):87-95
Gosch M. et al. (2012) Therapie der Osteoporose beim geriatrischen Patienten. Zeitschrift für Gerontologie und Geriatrie 45:417-429
Hipp, AA, Nieß AM (2008) Vitamine im Sport- Nutzen und Risiko? Deutsche Zeitschrift für Sportmedizin 59(3): 76-77
Lechner K , Lechner B, Engel H, Halle M, Worm N, Scherr J (2020) Vitamin D und Leistungssport: Perspektiven und Fallstricke, Deutsche Zeitschrift für Sportmedizin 71(2): 35-41
Prell C, Koletzko B. .Prävention in der Säuglings- und Kleinkinder-Ernährung. Nährstoffsupplemente im ersten Lebensjahr Bayerisches Ärzteblatt 9/2014, 451
Reinher T. et al. (2018) Vitamin-D-Supplementierung jenseits des zweiten Lebensjahres. Montasschr Kinderheilkunde https://doi.org./10.1007/s00112-018-0502-6
Taylor PN, Davies JS. (2018) A review of the growing risk of vitamin D toxicity from
inappropriate practice. Br J Clin Pharmacol.84(6):1121-1127
Vitamin D. Ein Mangel sollte auf jeden Fall vermieden werden. Perspektiven der Diabetologie 2/2017. Deutsches Ärzteblatt 114(41) 30-31
Zittermann A, Pilz S. (2017) Vitamin D in Klinik und Praxis. Dtsch Med Wochenschrift 142:601-16
Zittermann A. (2021) Unzureichende Vitamin-D-Versorgung im Alter: Konsequenzen und Lösungsansätze für die Praxis. AktuelErnährungsmed 46:397-400

