5. Klinik
Der natürliche Verlauf der unbehandelten B. burgdorferi Infektion ist sehr variabel. Grundsätzlich kann jede der im Folgenden genannten klinischen Manifestationen isoliert, aber auch in unterschiedlichen Kombinationen auftreten. Die Lyme-Borreliose ist eine Multisystemerkrankung, die sich überwiegend als lokalisierte Hautinfektion manifestiert (Erythema migrans). Innerhalb von Tagen bis Wochen kann es zu einer Dissemination der Spirochäten in andere Organe, am häufigsten ZNS, Gelenke oder Myokard kommen. Die klinischen Bilder werden in Früh- und Spätmanifestationen eingeteilt (Stadium I und II bzw. III). Die frühen Manifestationen der Lyme-Borreliose (wie Erythema migrans und akute Neuroborreliose) werden analog zur Zeckenaktivität am häufigsten von Frühsommer bis Herbst beobachtet; Spätmanifestationen der Lyme-Borreliose weisen keine typische saisonale Prävalenz auf.
Klinik der Lyme - Borreliose
Saisonale Prävalenz
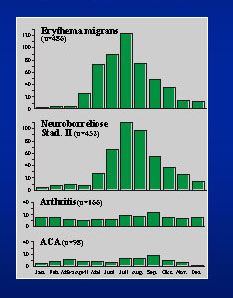
früh:
- Stadium I: E. migrans - lokalisiert
- Stadium II: E. migrans - multiple Läsionen
- Lymphadenosis benigna cutis (Lymphozytom)
- Karditis
- Meningitis, Meningoradikulitis (M. Bannwarth)
spät:
- chronisch progressive Enzephalomyelitis
- Chronische Arthritis (Lyme Arthritis)
- Acrodermatitis chronica atrophicans (ACA)
Frühmanifestationen
Die häufigste Frühmanifestation (Stadium I) und Leitsymptom der Lyme-Borreliose ist das Erythema migrans. Tage bis Wochen nach dem Zeckenstich bildet sich eine makulöse oder papulöse Effloreszenz, die im weiteren Verlauf meist als zentral abblassendes, peripher wanderndes Ring-Erythem zuweilen auch als homogenes Erythem imponiert. Es kann in Ausdehnung, Farbintensität und Dauer stark variieren. Zusätzlich können Allgemeinsymptome wie Fieber, Myalgien und Kopfschmerzen und selten ein Meningismus auftreten. Aufgrund hämatogener Aussaat kann es zu multiplen Erythemen kommen. Diese werden in Europa selten, in Amerika häufiger beobachtet. Eine besondere Reaktionsform an der Haut ist das Borrelien-Lymphozytom (rötlich-livider Tumor an typischen Lokalisationen wie Ohrläppchen, Mamille, Nasenflügel oder Skrotum).
Häufigste Manifestation des Stadium II ist die Neuroborreliose, insbesondere als lymphozytäre Meningoradikulitis (LMR), auch als Bannwarth-Syndrom bezeichnet. Diese bietet in der Regel eine typische klinische Symptomatik. Leitsymptome sind das radikuläre Schmerzsyndrom - charakterisiert durch quälende, brennende Schmerzen, die vor allem nachts exazerbieren - und/oder Hirnnervenparesen. Seltener treten Extremitäten- und Rumpfparesen auf. Bei Kindern findet sich häufiger als bei Erwachsenen eine Meningitis oder sogar eine isolierte Fazialisparese ohne meningitische Symptomatik. Der charakteristische Liquorbefund, gekennzeichnet durch eine lymphomonozytäre Pleozytose (mit Werten zwischen 10 und 1000 Zellen/µl oft mit einzelnen Plasmazellen) und Liquoreiweißerhöhung, ist diagnostisch wegweisend. Weitere klinische Manifestationen des Stadium II sind die Lyme-Karditis, die sich klinisch in Rhythmusstörungen - vor allem in Form von AV-Blockierungen unterschiedlichen Grades – äußert.
Spätmanifestationen
Die häufigsten Manifestationen des Stadium III sind die Lyme-Arthritis und die Acrodermatitis chronica athrophicans (ACA) . Das Befallsmuster der Lyme-Arthritis ist in aller Regel mon- oder oligoarticulär, am häufigsten sind die Kniegelenke befallen. Typisch ist auch der intermittierende Verlauf, wobei die Anzahl und die Dauer der einzelnen Episoden sehr variabel ist. Nur in etwa 10% der Fälle kommt es zu einem chronischen Gelenkbefall. Da eine Arthritis diagnostisch stets vieldeutig bleibt, muss bei der Diagnose einer Lyme-Arthritis eine umfassende Ausschlussdiagnostik erfolgen.
Bei Patienten mit ACA kommt es nach langer Inkubationszeit (Monate bis Jahre) zu einem initial infiltrativen Stadium gefolgt von den charakteristischen Veränderungen des atrophischen Stadiums: Zigarettenpapierdünne, gefältelte Haut, livide Verfärbung und plastisches Hervortreten der Gefäße. Bemerkenswert ist, daß die ACA praktisch nur in Europa beobachtet wird.
Eine sehr seltene Manifestation des III. Stadiums ist die chronisch progrediente Borrelien-Enzephalomyelitis. Para- und Tetra-Paresen sind die häufigste klinische Symptomatik. Der typische Liquorbefund ist eine deutliche Proteinerhöhung (> 100 mg/dl) bei mäßiggradiger (> 100/3 Zellen/µl) Liquorzellzahlerhöhung. Als derzeit bester Marker für eine Borrelien-Ätiologie und zugleich wichtiges diagnostisches Kriterium zur Abgrenzung gegenüber der Multiplen Sklerose gilt der Nachweis von im Liquorraum gebildeten erregerspezifischen Antikörpern (erhöhter Liquor/Serum-Index).
Beispiele für Manifestationen (PDF, 150 KB)
Intrathekale Antikörperantwort
dargestellt durch den Anteil des erregerspezifischen lgG versus Gesamt lgG in Liquor und Serum
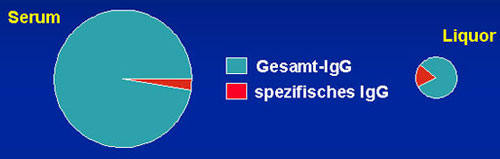
Bestimmung des Liquor / Serum Index
1. Serum und Liquor auf identische lgG Konzentration verdünnen
2. Elisa Antikörpereinheiten in Liquor und Serum Verdünnung bestimmen
Liquor / Serum Index = Einheiten in der Liquor Verdünnung / Einheiten in der Serum Verdünnung
signifikant >= 2.0
| Erkrankung | Klinische Hauptkriterien (notwendig) | Klinische Nebenkriterien (unterstützend) | Laborbefunde1 Hauptkriterien (notwendig) | Laborbefunde1 Nebenkriterien (unterstützend) |
|---|---|---|---|---|
| Erythema (chronicum) migrans (EM) | Sich vergrößernder, rötlicher oder bläulich-roter Fleck, häufig mit zentraler Abblassung;. Rand deutlich abgesetzt, intensiver gefärbt aber nicht merklich erhaben; um die Inokulationsstelle lokalisiert oder (selten) disseminiert | Zeckenstich in der Regel an gleicher Stelle vorausgegangen | keine | Kultureller oder Nukleinsäure-Nachweis von B. burgdorferi aus einer Hautbiopsie, signifikanter Anstieg spezifischer Antikörper2 oder Nachweis von spezifischem IgM |
| Borrelien- Lymphozytom (seltene Manifestation) | Schmerzlose bläulich-rote Knoten oder Plaques, gewöhnlich an Ohrläppchen, Ohrmuschel, Brustwarze oder Skrotum lokalisiert (häufiger bei Kindern (insbesondere Ohr) als bei Erwachsenen) | Gleichzeitig bestehendes oder vorangegangenes EM | Nachweis von Antikörpern gegen B. burgdorferi im Serum (IgG und/oder IgM) oder signifikanter Anstieg des IgG-Antikörpertiters gegen B. burgdorferi | Histologischer Nachweis eines B-Zell-Pseudolymphoms |
| Acrodermatitis chronica atrophicans | Lange bestehende rote oder bläulich-rote Hautveränderung, gewöhnlich an den Streckseiten von Extremitäten. Anfänglich teigige Haut-Schwellungen, die später atrophieren. Über Knochenvorsprüngen Hautinduration möglich | Hohe Konzentration spezifischer IgG-Antikörper im Serum
oder Charakteristischer histologischer Befund und kultureller oder Nukleinsäure-Nachweis von B. burgdorferi |
1. Bei der Erhebung der Laborbefunde sind die im Text genannten Indikationsstellungen für den Einsatz der verschiedenen Methoden zu beachten
2. Spezifische Antikörper im Serum können als Antwort auf ein Fortschreiten der Erkrankung oder kurz nach einer antibiotischen Behandlung ansteigen, sie können bei Ausheilung absinken.
| Erkrankung | Klinische Hauptkriterien (notwendig) | Klinische Nebenkriterien (unterstützend) | Laborbefunde1 Hauptkriterien (notwendig) | Laborbefunde1 Nebenkriterien (unterstützend) |
|---|---|---|---|---|
| Frühe Neuroborreliose | Schmerzhafte Meningo-Radikuloneuritis mit oder ohne Fazialis-Lähmung oder Lähmung anderer Hirnnerven (Garin-Bujadoux-Bannwarth-Syndrom). Bei Kindern meist Meningitis, isolierte einseitige (manchmal beidseitige) Fazialis-Lähmung oder Lähmung anderer Hirnnerven | Gleichzeitig bestehendes oder vorangegangenes EM | Lymphozytäre Pleozytose im Liquor4 und Nachweis intrathekal gebildeter spezifischer Antikörper3 oder kultureller oder Nukleinsäure-Nachweis von B. burgdorferi aus Liquor | Spezifische oligoklonale Banden im Liquor; signifikanter Anstieg spezifischer Antikörper im Serum2 |
| Chronische Neuroborreliose (sehr selten) | Lange bestehende Enzephalitis, Meningoenzephalitis, Enzephalomyelitis, Radikulomyelitis | Nachweis intrathekal gebildeter spezifischer Antikörper und Lymphozytäre Pleozytose im Liquorund Nachweis von Antikörpern gegen B. burgdorferi im Serum | Spezifische oligoklonale Banden im Liquor | |
| Lyme-Karditis | Akut einsetzender AV-Block (II.-III. Grades), Rhythmusstörungen, manchmal Myokarditis oder Pankarditis (Eine Zeckenexposition wird vorausgesetzt unabhängig davon ob ein Zeckenstich nachweislich vorausgegangen ist) | Gleichzeitig bestehendes oder vorangegangenes EM | Nachweis von IgG und IgM-Antikörpern gegen B. burgdorferi im Serum oder Nachweis eines signifikanten Anstiegs von IgG-Antikörpern gegen B. burgdorferi2 oder Kultureller Nachweis oder Nukleinsäure-Nachweis von B. burgdorferi aus einer Herzbiopsie |
1. Bei der Erhebung der Laborbefunde sind die im Text genannten Indikationsstellungen für den Einsatz der verschiedenen Methoden zu beachten
2. Spezifische Antikörper im Serum können als Antwort auf ein Fortschreiten der Erkrankung oder kurz nach einer antibiotischen Behandlung ansteigen, sie können bei Ausheilung absinken.
3. Kurz nach Beginn der Symptome kann die intrathekale Antikörperbildung u.U. noch nicht nachweisbar sein
4. Bei sehr kurzer Krankheitsdauer (einige Tage) oder bei Kindern mit isolierter Fazialisparese kann die Liquorpleozytose fehlen
| Erkrankung | Klinische Hauptkriterien (notwendig) | Klinische Nebenkriterien (unterstützend) | Laborbefunde1 Hauptkriterien (notwendig) | Laborbefunde1 Nebenkriterien (unterstützend) |
|---|---|---|---|---|
| Lyme-Arthritis | Mon- oder Oligoarthritis, typischerweise intermittierend, gelegentlich chronisch Ausschluss anderer Ursachen | Vorgeschichte einer anderen Manifestationder Lyme-Borreliose während des voraus- gegangenen Jahres
Gleichzeitiges Vorliegen einer Acrodermatitis |
Spezifische IgG- Antikörper im Serum | Nukleinsäure-Nachweis (PCR) von B. burgdorferi aus Synovialflüssigkeit und/oder Synovialis |
1. Bei der Erhebung der Laborbefunde sind die im Text genannten Indikationsstellungen für den Einsatz der verschiedenen Methoden zu beachten
2. Spezifische Antikörper im Serum können als Antwort auf ein Fortschreiten der Erkrankung oder kurz nach einer antibiotischen Behandlung ansteigen, sie können bei Ausheilung absinken.

